貯血式自己血輸血の実際3)( 図補遺1-5)
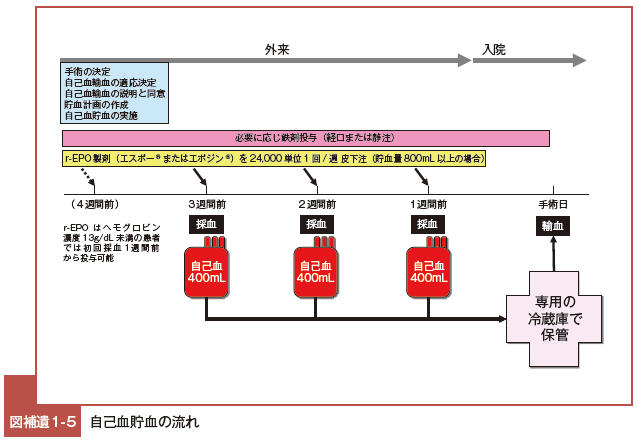
通常 1 回の採血量は 400mL とし,採血間隔は原則として 1 週以上として,手術までに必要量の自己血を採血できるように貯血計画を立てる。
初回採血の 1 週前から毎日,経口鉄剤 100 〜 200mg を投与する。
経口鉄剤で不足する場合あるいは経口摂取できない場合は静脈内投与する。
貯血量が 800mL 以上で 1 週間以上の貯血期間を予定する手術施行患者の自己血貯血では,Hb 値が 13g/dL 未満の患者には初回採血 1 週間前から,Hb 値が 13 〜 14g/dL の患者には初回採血後より,1 回 24,000 国際単位のエポエチンアルファまたはエポエチンベータを週 1 回皮下投与する。
採血時の血圧が,収縮期圧 180mmHg 以上,拡張期圧 100mmHg 以上の高血圧,あるいは収縮期圧 80mmHg 以下の低血圧の場合は慎重に採血する。
また,有熱者(平熱時より 1℃以上高熱あるいは 37.2℃以上)は,菌血症の疑いを排除できないので採血を行わない。なお, 採血の可否の決定には CRP 値と白血球数も参考とする。
専用の自己血ラベルに患者氏名,生年月日,ID番号などを記入した後,採血前に採血バッグに貼付する。
採血手順は,日本赤十字社で行っている手順に準じ,穿刺部位は 70% イソプロパノールまたは消毒用エタノールを使用し十分にふき取り操作を行ったのち,原則として,消毒部位確認が可能で芽胞菌に有効な 10% ポビドンヨードを用いて消毒する(ヨード過敏症には 1.0% クロルヘキシジングルコン酸エタノール液を使用する)。
消毒後はポビドンヨードでは 2 分以上,ポビドンヨード・アルコールでは 30 秒以上待った後,穿刺部位が乾燥したのを確認後に穿刺する。
採血時には血管迷走神経反射(vasovagal reaction: VVR)に注意を払い,VVR 出現時には採血を中止し,頭部を下げ下肢を挙上する。
必要があれば補液や硫酸アトロピン,昇圧剤の投与を行う。採血した血液バッグのチューブはシーラーを用い てシールし,輸血部門の自己血専用保冷庫で保管する。
出庫前に自己血の血液型の確認や患者血液と交差適合試験を行う。
返血時には患者氏名,生年月日,ID 番号などを複数の医療従事者が確認し,返血は同種血輸血と同様に返血開始後 5 分間はベッドサイドで患者を観察し,開始後 15 分後には再度患者を観察する。
返血のスピードは,輸血開始から最初の 10 〜 15 分間は 1 分間に 1mL 程度で,その後は 1 分間に 5mL 程度とする。返血時には他薬剤との混注は避ける。
返血は貯血開始前の Hb 値を目安に返血する。返血リスクがベネフィットを超える場合には返血しない。
おわりに
わが国では輸血後肝炎対策として,多くの医師が PABD を実施してきた。
その結果,PABD は日常臨床でごく普通に使われる手段として,全国各地に広く定着している。
手術手技の改良や新しい手術機器の導入,術中回収式や希釈式自己血輸血の普及などの要因により,以前は PABD が用いられていた手術でも,現在は PABD の必要性が減っている。
しかしながら, わが国の赤血球製剤使用の 5% が PABD でまかなわれている現況や6),PABD が同種血輸血回避策としていまだに重要な役割を果たしていることを考慮すると,わが国では PABD を継続して発展させていくことが必要であろう。
PBM の浸透により,手術予定患者の術前貧血への対応が術後患者転帰の向上に重要な役割を果たすことが明らかになりつつある。
今後,PABD の立ち位置は変化するであろうが, 全国的に普及した PABD を活用することで,手術患者の転帰向上を図っていく必要がある。
文献
- 脇本信博 . 貯血式自己血輸血の現状と将来展望 . 日内会誌 2004; 93:1370-1375.
- 脇本信博 . 外科領域における輸血と血液製剤の現状と展望 貯血式自己血輸血 . 日本外科学会雑誌 2005; 106: 23-30.
- 一般社団法人日本自己血輸血・周術期輸血学会 . 貯血式自己血輸血実施指針(2020).https://www.jsat.jp/jsat_web/down_load/pdf/cyoketsushikijikoketsushishin_2020.pdf (2023 年6 月7 日現在)
- 厚生労働省医薬食品局血液対策課 . 輸血療法の実施に関する指針 平成 17 年 9 月(令和 2 年 3 月一部改正).
- 紀野修一 . エリスロポエチンを使用した自己血輸血 . 日本鉄バイオサイエンス学会治療指針作成委員会編 . 鉄剤の適正使用による貧血治療指針改訂 [ 第 3 版 ]. pp.66-68, 札幌 , 響文社 , 2015.
- 紀野修一 . 貯血式自己血輸血の適応 . 日本臨牀 2017; 75( 増刊号 1):634-640.
- Overview of perioperative blood in : Perioperative Blood Management: A Physician’s Handbook. 2-nd ed. (ed by Shander A, Waters JH, Gottschall JL) pp1- 21, AABB, Bethesda, MD, 2009.
- Goodnough LT, Shander Blood Management. Arch Pathol Lab Med. 2007; 131: 695-701.
- Goodnough LT, Maniatis A, Earnshaw P, et al. Detection, evaluation, and management of preoperative anaemia in the elective orthopaedic surgical patient: NATA Br J Anaesth. 2011; 106: 13-22.
- Cahill CM, Alhasson B, Blumberg N, et al. Preoperative anemia management program reduces blood transfusion in elective cardiac surgical patients, improving outcomes and decreasing hospital length of stay. Transfusion. 2021; 61: 2629-2636.
- Guinn NR, Fuller M, Murray S, et al; Duke Perioperative Enhancement Team (POET). Treatment through a preoperative anemia clinic is associated with a reduction in perioperative red blood cell transfusion in patients undergoing orthopedic and gynecologic Transfusion. 2022; 62: 809-816.

コメント